En este estudio, los investigadores estudiaron los posibles beneficios de combinar la inmunoterapia con células dendríticas (CD) e inmunoterapia autóloga con citocinas asesinas inducidas (CIK) junto con la quimioterapia a dosis altas (HDC) para pacientes con cáncer de mama metastásico (CMM). Los resultados del estudio demostraron que la terapia combinada de HDC y DC/CIK era muy eficaz para las pacientes con CMB. En concreto, el uso de un régimen específico de HDC junto con inmunoterapia DC/CIK mostró beneficios clínicos prometedores en comparación con la quimioterapia sola. Esta investigación pone de relieve el potencial de combinar distintos tratamientos para ofrecer a los pacientes un enfoque más completo y eficaz del tratamiento del cáncer.
La selección de un régimen apropiado de quimioterapia a dosis altas combinada con terapia celular adoptiva con células asesinas dendríticas e inducidas por citocinas mejoró la supervivencia libre de progresión y global en pacientes con cáncer de mama metastásico: reargumento de las preferencias terapéuticas tan controvertidas.
La selección de un régimen apropiado de quimioterapia a dosis altas combinada con terapia celular adoptiva con células dendríticas y células asesinas inducidas por citocinas mejoró la supervivencia libre de progresión y global en pacientes con
cáncer de mama metastásico: reargumentación de unas preferencias terapéuticas tan controvertidas.
Nuestros trabajos anteriores demostraron que la tiotepa podía erradicar las células madre del cáncer de mama. De 2004 a 2009, 79 pacientes recibieron quimioterapia a dosis estándar (SDC) de 75 mg/m2 de docetaxel y 75 mg/m2 de tiotepa frente a 87 pacientes de HDC – DC/CIK: 120 mg/m2 de docetaxel para movilizar CD34? periféricos. células progenitoras, una secuencia de HDC (120 mg/m2 docetaxel, más 175 mg/m2 tiotepa) – DC/CIK, con o
sin 400 mg/m2 de carboplatino dependiendo de la función de la médula ósea.
Los criterios de valoración fueron las tasas de respuesta (TR), la supervivencia sin progresión (SLP) y la supervivencia global (SG).
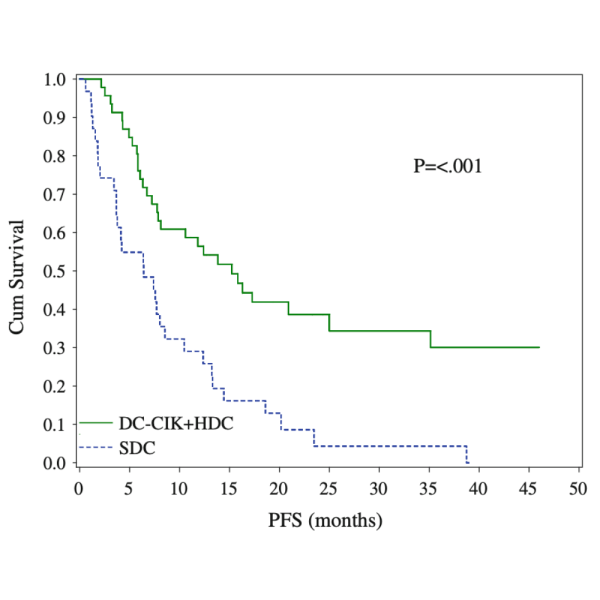
Resultados En comparación con SDC, la SLP y la SG mejoraron en HDC – DC/CIK (mediana de SLP 10,2 frente a 3,7 meses,P \ 0,001; mediana de SG 33,1 frente a 15,2 meses, P \ 0,001). Las pacientes premenopáusicas, con HDC como tratamiento de primera línea tras metástasis o con metástasis visceral mostraron una SLP y SG pro- longadas. El grupo de la COSUDE también obtuvo una respuesta similar a la de los informes anteriores.
Aunque este estudio no podía considerarse un ensayo clínico prospectivo completo, 166 pacientes de este estudio comparativo se dividieron en HDC más terapia celular adoptiva con células DC/CIK o quimioterapia a dosis estándar. Aunque la naturaleza compleja de nuestro régimen de tratamiento requerirá estudios adicionales para determinar el papel de cada uno de los componentes, incluyendo DC autóloga, CIK y dosis altas de docetaxel y tiotepa, hemos demostrado la viabilidad y tolerabilidad de un régimen terapéutico que combina quimio e inmunoterapia. Por lo que sabemos, podría ser el primer ensayo que combina todos los elementos en el tratamiento de pacientes
con MBC.
Este estudio demostró que la novedosa combinación de HDC con DC/CIK es una opción eficaz para la población de CMB seleccionada, en la que la elección de los regímenes de quimioterapia adecuados desempeñó un papel importante, y también que el régimen específico de HDC más la inmunoterapia DC/CIK mostró beneficios clínicos en comparación con la quimioterapia sola.
Enlace de referencia del artículo: click aquí
Fecha de publicación del artículo científico 3/1/2013
REGISTERED ADDRESS:
Immunyo Ltd
Kincora Ave 35
Clontarf
Dublin 3
Ireland